| Архив форума 04.2006 - 04.2009 |
|
|
#1 |
|
Старожил
Зарегистрирован: Sep 2008
Адрес: Савушкина/Яхтенная
Сообщения: 1 005
|
Ночью меня ребенок очень напугал.
Помылись, поели, заснули... Сами с мужем пока поужинали, в душик и т.д. Наконец легли спать. Хорошо, что заснуть не успели. Детка вдруг весь напрягся, покраснел, издал какой-то "задушенный" звук и захрипел/закашлялся. Я его схватила, на бок перевернула и давай по спинке хлопать. Прокашлялся и даже не проснулся до конца. Слюнями подавился... Я так никогда наверное не пугалась... Лежала потом пол-ночи прислушивалась как дышит. Сегодня пришла к неутешительной мысли, что я совершенно не знаю, что делать, если что-нибудь случится (ТТТ)... |
|
|
ответ для Саша Орлова на сообщение "ужас"
#2
|
|
|
Старожил
Зарегистрирован: Apr 2008
Адрес: м. пр.Большевиков
Сообщения: 1 054
|
Цитата:
 |
|
|
|
ответ для Саша Орлова на сообщение "ужас"
#3
|
|
Ветеран
Зарегистрирован: Oct 2006
Адрес: Комендантский
Сообщения: 785
|
я до 7-8 месяцев укладывала на бочек и следила ночью, чтобы спал на боку. А когда стал больше, стал вертеться по всей кроватке, теперь не уследишь. Но любит спать на животике или на боку.
Удачи вам и спокойствия |
|
|
ответ для Саша Орлова на сообщение "ужас"
#4
|
|
Наш человек
Зарегистрирован: May 2008
Адрес: Пушкин
Сообщения: 7 849
|
...хорошо, что все обошлось...
...а мы с месяца спим на животе и таких проблем у нас нет... |
|
|
ответ для Саша Орлова на сообщение "ужас"
#5
|
|
Старожил
Зарегистрирован: Sep 2008
Адрес: Савушкина/Яхтенная
Сообщения: 1 005
|
Укладываю-то я его на бочок, он потом сам переворачивается на спинку...
А спать на животе мы не любим... |
|
|
ответ для Саша Орлова на сообщение "ужас"
#6
|
|
Элита
Зарегистрирован: Apr 2008
Адрес: Спб, Озерки
Сообщения: 1 902
|
Старшно это все, конечно, но природа не дура - наградила человеков (даже таких маленьких) безусловными рефлексами! Будьте уверены, вы бы проснулись! Да и он бы прокашлялся - при попадании жидкости в трахею, происходит ее раздражение и, как следствие, кашлявой рефлекс. Я сама пугаюсь всегда, когда он давится...и не важно - слюнями во сне или когда еда "не в то горло" попала... Мы, кстати, спим на спине и по другому спать категорически отказываемся!
|
|
|
ответ для Саша Орлова на сообщение "ужас"
#7
|
|
Элита
Зарегистрирован: Mar 2008
Адрес: м. Нарвская
Сообщения: 1 822
|
А мы спим только на спине. Уложишь на бок, все равно поворачивается на спину. Так всю ночь сквозь сон прислушиваюсь к малышу, а он спит всю ночь. Но я на малыша очень чутко настроена, начинает сильно кряхтеть и ворочаться, встаю покормить, а он в полусне продолжает оставаться.
|
|
|
ответ для Саша Орлова на сообщение "ужас"
#8
|
|
|
Ветеран
Зарегистрирован: Feb 2008
Сообщения: 871
|
Цитата:
Особенности сердечно-легочной реанимации у детей Тот, кто спас одну жизнь, спас целый мир Mishnah Sanhedrin В.И. Снисарь, д.м.н., профессор кафедры анестезиологии, интенсивной терапии и медицины неотложных состояний Днепропетровской государственной медицинской академии; Я.А. Сыроватко,врач-реаниматолог отделения реанимации областной детской больницы г. Днепропетровска; С.В. Мороз, врач-реаниматолог отделения реанимации детской больницы №3 им. М.П. Руднева г. Днепропетровска тематический номер: ПЕДИАТРИЯ, АКУШЕРСТВО, ГИНЕКОЛОГИЯ Особенности сердечно-легочной реанимации у детей разных возрастов, рекомендованные Европейским советом по реанимации*, были опубликованы в ноябре 2005 года в трех зарубежных журналах: Resuscitation, Circulation и Pediatrics. Последовательность реанимационных мероприятий у детей в общих чертах сходна с таковой у взрослых, но при проведении мероприятий по поддержанию жизни у детей (ABC) особое внимание уделяется пунктам А и В. Если реанимация взрослых основана на факте первичности сердечной недостаточности, то у ребенка остановка сердца – это финал процесса постепенного угасания физиологических функций организма, инициированного, как правило, дыхательной недостаточностью. Первичная остановка сердца очень редка, желудочковая фибрилляция и тахикардия являются ее причинами менее чем в 15% случаев. Многие дети имеют относительно длинную фазу «предостановки», что и определяет необходимость ранней диагностики данной фазы. Педиатрическая реанимация слагается из двух этапов, которые представлены в виде схем-алгоритмов (рис. 1, 2). 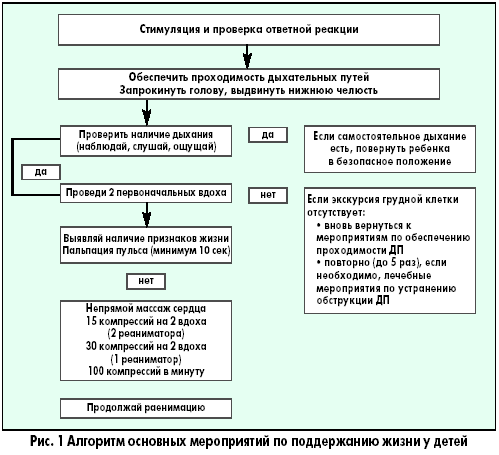 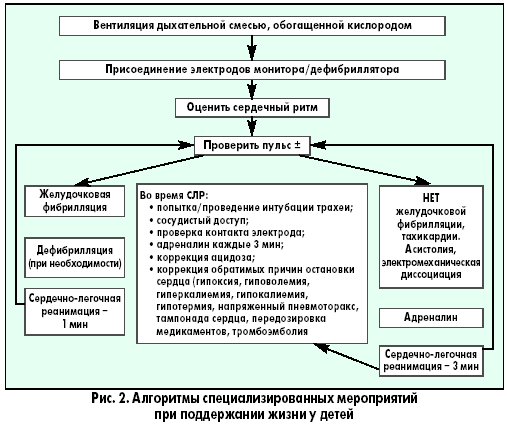 Восстановление проходимости дыхательных путей (ДП) у пациентов с потерей сознания направлено на уменьшение обструкции, частой причиной которой является западение языка. Если тонус мышц нижней челюсти достаточный, то запрокидывание головы вызовет движение нижней челюсти вперед и откроет дыхательные пути (рис. 3). 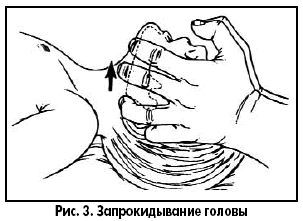 При отсутствии достаточного тонуса, запрокидывание головы нужно сочетать с выдвижением вперед нижней челюсти (рис. 4). 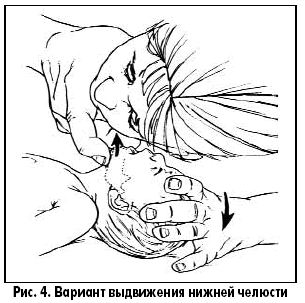 Однако у детей грудного возраста существуют особенности выполнения этих манипуляций: – не следует чрезмерно запрокидывать голову ребенка; – не следует сжимать мягкие ткани подбородка, так как это может вызвать обструкцию дыхательных путей. После освобождения дыхательных путей необходимо проверить, насколько эффективно дышит пациент: нужно присматриваться, прислушиваться, наблюдать за движениями его грудной клетки и живота. Часто восстановления проходимости дыхательных путей и ее поддержания бывает достаточно для того, чтобы пациент в последующем дышал эффективно. Особенность проведения искусственной вентиляции легких у детей раннего возраста определяется тем, что маленький диаметр дыхательных путей ребенка обеспечивает большое сопротивление потоку вдыхаемого воздуха. Для минимизации повышения давления в воздухоносных путях и предупреждения перерастяжения желудка вдохи должны быть медленными, а частота дыхательных циклов определяется возрастом (табл. 1).  Достаточный объем каждого вдоха – это объем, обеспечивающий адекватные движения грудной клетки. Убедиться в адекватности дыхания, наличии кашля, движений, пульса. Если присутствуют признаки циркуляции – продолжить дыхательную поддержку, если циркуляции нет – начать непрямой массаж сердца. У детей до года, оказывающий помощь, своим ртом плотно и герметично захватывает нос и рот ребенка (рис. 5)  , у старших детей реанимирующий предварительно двумя пальцами зажимает нос пациента и своим ртом накрывает его рот (рис. 6). , у старших детей реанимирующий предварительно двумя пальцами зажимает нос пациента и своим ртом накрывает его рот (рис. 6). В детской практике остановка сердца обычно вторична по отношению к обструкции дыхательных путей, которую чаще всего вызывают инородное тело, инфекция или аллергический процес, приводящие к отеку дыхательных путей. Очень важна дифференциальная диагностика между обструкцией дыхательных путей, вызванной инородным телом, и инфекцией. На фоне инфекции действия по удалению инородного тела опасны, так как могут привести к ненужной задержке в транспортировке и лечении пациента. У пациентов без цианоза, с адекватной вентиляцией следует стимулировать кашель, нецелесообразно использовать искусственное дыхание. Методика устранения обструкции дыхательных путей, вызванной инородным телом, зависит от возраста ребенка. Очистку пальцем верхних дыхательных путей вслепую у детей не рекомендуют использовать, так как в этот момент можно протолкнуть инородное тело глубже. Если инородное тело видно, его можно удалить, используя зажим Келли или пинцет Меджила. Надавливание на живот не рекомендуют применять у детей до года, поскольку при этом существует угроза повреждения органов брюшной полости, особенно печени. Ребенку в этом возрасте можно оказать помощь, удерживая его на руке в позиции «всадника» с головой, опущенной ниже туловища (рис. 7). 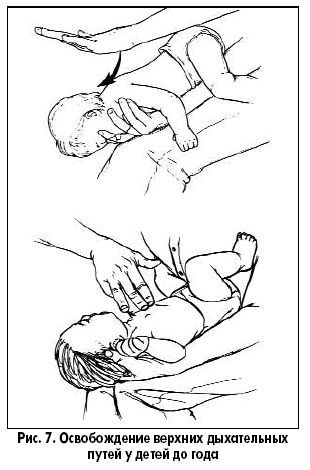 Голову ребенка поддерживают рукой вокруг нижней челюсти и грудной клетки. По спине между лопатками быстро наносят четыре удара проксимальной частью ладони. Затем ребенка укладывают на спину так, чтобы голова пострадавшего была ниже туловища в течение всего приема и выполняют четыре надавливания на грудную клетку. Если ребенок слишком крупный, чтобы поместить его на предплечье, его помещают на бедре так, чтобы голова находилась ниже туловища. После очистки дыхательных путей и восстановления их свободной проходимости при отсутствии спонтанного дыхания начинают искусственную вентиляцию легких. У детей старшего возраста или взрослых при обструкции дыхательных путей инородным телом рекомендуют использовать прием Хеймлиха – серию субдиафрагмальных надавливаний (рис. 8).  Неотложная крикотиреотомия – один из вариантов поддержания проходимости дыхательных путей у больных, которым не удается интубировать трахею. Как только дыхательные пути освобождены и выполнено два пробных дыхательных движения, необходимо установить, была ли у ребенка только остановка дыхания или одновременно была и остановка сердца – определяют пульс на крупных артериях. У детей до года пульс оценивается на плечевой артерии (рис. 9)  , т. к. короткая и широкая шея младенца делает затруднительным быстрый поиск сонной артерии. У детей старшего возраста, как и у взрослых, пульс оценивается на сонной артерии (рис. 10). , т. к. короткая и широкая шея младенца делает затруднительным быстрый поиск сонной артерии. У детей старшего возраста, как и у взрослых, пульс оценивается на сонной артерии (рис. 10).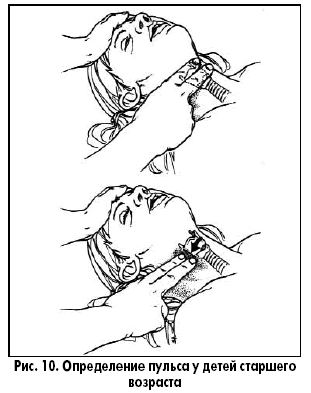 Когда у ребенка определяется пульс, но нет эффективной вентиляции, проводится только искусственное дыхание. Отсутствие пульса является показанием к проведению искусственного кровообращения с помощью закрытого массажа сердца. Закрытый массаж сердца никогда не должен выполняться без искусственной вентиляции. Рекомендуемая область сдавления грудной клетки у новорожденных и грудных детей – на ширину пальца ниже пересечения межсосковой линии и грудины. У детей до года используют две методики выполнения закрытого массажа сердца: – расположение двух или трех пальцев на груди (рис. 11); 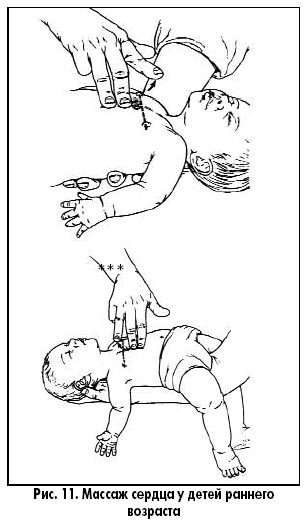 – охватывание грудной клетки ребенка с формированием ригидной поверхности из четырех пальцев на спине и использование больших пальцев для выполнения компрессий. Амплитуда компрессий составляет примерно 1/3-1/2 от переднезаднего размера грудной клетки ребенка (табл. 2).  Если ребенок большой и три пальца не создают адекватной компрессии, то для проведения закрытого массажа сердца нужно использовать проксимальную часть ладонной поверхности кисти одной или двух рук (рис. 12).  Скорость компрессий и соотношение их к дыханию зависит от возраста ребенка (табл. 2).  Механические приборы для компрессии грудной клетки интенсивно использовались у взрослых, но не у детей в связи с очень большим количеством осложнений. Прекардиальный удар никогда не следует применять в педиатрической практике. У старших детей и взрослых его рассматривают как необязательный прием, когда у пациента отсутствует пульс, а дефибриллятор быстро использовать невозможно. Источник. |
|
|
|
ответ для Саша Орлова на сообщение "ужас"
#9
|
|
Старожил
Зарегистрирован: Sep 2008
Адрес: Савушкина/Яхтенная
Сообщения: 1 005
|
Спасибо, буду заучивать
|
|
|
ответ для Salita на сообщение "А мы спим только на спине. Уложишь на..."
#10
|
|
|
Старожил
Зарегистрирован: Jan 2008
Адрес: Комендантский пр. 32
Сообщения: 1 064
|
Цитата:
|
|